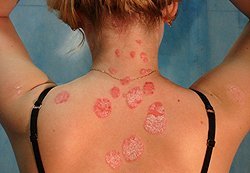
Історія розвитку псоріазу. Мало хто знає, що псоріаз входить в число найбільш часто зустрічаються дерматозів. Супроводжується висипаннями – псоріатичних бляшках папулами. За цією ознакою псоріаз в народі називають «лускатим лишаєм». Псоріаз — рецидивуюче запальне неінфекційне захворювання, що вражає в основному шкіру, рідше зустрічається ураження суглобів і нігтів, що можна спостерігати на фото. Їм хворіють, за різними даними, від 15 до 4% всього населення. Щорічно збільшується кількість хворих спостерігається підвищення резистентності до лікування. Спостерігається 2 піку захворюваності псоріатичної хвороби. Перший припадає на 15-25 років і у жінок, як правило, настає раніш…

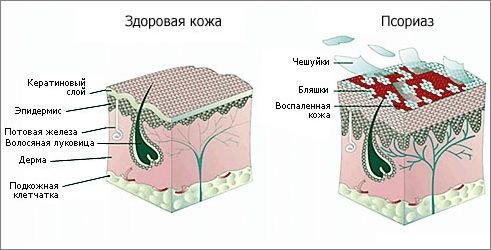
Історія розвитку псоріазу. Мало хто знає, що псоріаз входить в число найбільш часто зустрічаються дерматозів. Супроводжується висипаннями – псоріатичних бляшках папулами. За цією ознакою псоріаз в народі називають «лускатим лишаєм». Псоріаз — рецидивуюче запальне неінфекційне захворювання, що вражає в основному шкіру, рідше зустрічається ураження суглобів і нігтів, що можна спостерігати на фото. Їм хворіють, за різними даними, від 15 до 4% всього населення. Щорічно збільшується кількість хворих спостерігається підвищення резистентності до лікування. Спостерігається 2 піку захворюваності псоріатичної хвороби. Перший припадає на 15-25 років і у жінок, як правило, настає раніше. Другий пік виявляється у 50-60 років. Відомо, чим раніше почалося захворювання, тим більш складно воно протікає. Цікаво відзначити, що найбільш розповсюджений псоріаз в Європі, а найменше – серед японців і індіанців. Давно розвіяно міф про способи передачі хвороби побутовим шляхом, достеменно відомо — псоріаз не заразний. Основною гіпотезою пояснює його розвиток є спадковість. Але й вона заснована лише на спостереженнях, що більш схильні дерматозу люди, в родині яких є хворі на псоріаз. А структура генетичної детермінованості залишається не розшифрованої. Є відомості, що свідчать про зв\’язок різноманітних генетичних маркерів, національної належності та форми перебігу захворювання. Інфекційна теорія не має прямих доказів походження хвороби псоріазу — не виявлений вірус, не відомі випадки зараження. Крім цих гіпотез мають місце нейрогенна, аутоімунна, паразитарна, інфекційно-алергічна, алергічна, обмінна та ін. Перші згадки про псоріазі відносять до біблійним описам захворювання цараат (божа кара). Є і більш ранні джерела. Довгий час дерматоз відносили до типу прокази. В кінці XVIII століття англійські лікарі-дерматологи Роберт Уиллан і Томас Бейтмен відокремили псоріаз в самостійне захворювання шкіри, яке, все ж отримало назву проказа Уиллана. Лише в 1841 році віденський дерматолог Фердинанд фон Хебра дав хвороби сучасну назву \”псоріаз\” (від грецького «psora» – свербіж). Морфологія Первинною ознакою псоріазу є утворення папул — запальних, червоно-рожевих піднімаються ущільнень. Освіта і розвиток папул може припинитися в будь-який момент. Відомі також випадки перебігу псоріазу без висипань. Симптомами псоріазу є висипання, найчастіше з\’являються на місцях піддаються механічному впливу (тертя, тиску) — поверхнях згинів (ліктьових і колінних), на сідницях. Але псоріаз не має певних місць локалізації і здатний проявлятися на інших ділянках тіла, включаючи волосяні покриви, статеві органи та підошовну частина стопи. На поверхні папул перебувають легко відокремлюються, сріблясто-білуваті лусочки, при яких зіскоблюванні визначається патогномонічна тріада симптомів псоріазу. Спочатку внаслідок подрібнення лусочок виявляється картина, схожа на таку при потирании ножиком краплі свічки – ознака стеаринової плями. Далі компактні шари рогових пластів, за рахунок відсутності зернистого шару, відшаровуються у вигляді плівки, відкриваючи увлежненную поверхню шипуватого шару, що є ознакою псоріатичної плівки. Після цих змін навіть легке розтирання призводить до травмування капілярів у видовжених сосочках і виділення крові – симптом кров\’яної роси. Поразка формується з висипання конусоподібних папул, які збільшуючись по краях, перетворюються в плоскі і монетоподібні (нуммулярные). Зростаючись, вони дають початок бляшкам різних розмірів. Бляшка є кінцевою фазою запального процесу. Фото псоріатичних елементів являють собою малоприємне видовище. При розвитку процесу на шкірі можна відзначити 3 стадії: Початковою стадією є прогресуюча, обумовлена висипанням нових папул і збільшенням в розмірах вже наявних. В процесі периферичного зростання псоріатичні папули, зливаючись, формують бляшки різних форм. Крайова зона бляшки вільна від лущення. Для гострої фази псоріазу характерний феномен Кебнера. Він характеризується появою папулезних елементів у місцях впливу (тертя, місцях ін\’єкцій, тиску, подряпин та ін). Пояснюється феномен різко вираженим гіперергічним станом, при якому і здорова шкіра готова до запального процесу. Прогресуючий період може ускладнитися до утворення псоріатичної еритродермії при неправильному лікуванні, стресових ситуаціях. Стаціонарна стадія характеризується поступовим припиненням освіти і периферичного зростання псоріатичних елементів. Розвиток папул може припинитися на будь-якій стадії розвитку, тому можуть зустрічатися одночасно лентикулярні, нуммулярные і міліарні папули. Великі вогнища гирляндообразных обрисів часом нагадують географічну карту, що можна бачити на фото. У стаціонарній стадії крайової зростання псоріатичних елементів завершується, папули стають більш щільними і бліднуть, це можна спостерігати на фото. Спостерігається поява кільцеподібних вогнищ у зв\’язку з інтенсивним дозволом інфільтрату в центрі. Часом папули і ділянки інфільтрації не розсмоктуються центрально, а з периферії. Утворюється картина підтавання псоріатичних елементів з країв, при цьому вони втрачають округлу форму. Ця фаза псоріазу, як правило, супроводжується тонзиллогенным псоріаз (локальна інфекція мигдалин). Регресивна або зворотна стадія — зникнення псоріатичних осередків, утворення на місці колишніх висипань тимчасової гіпо-пігментації або гіперпігментації. Навколо регресуючим елементів має місце утворення ніжної складчастості рогового шару папули діаметром від 2 до 7 мм – обідок Воронова, що свідчить про активне завершення процесу. Локалізація Хвороба може вражати різноманітні ділянки шкіри, але улюбленим місцем її локалізації вважаються розгинальні частини кінцівок, волосяна частина голови, по периферії від початку волосяного покриву («псоріатична корона»). Волосся при звичайному псоріазі, не змінюють структуру, не випадають. Найбільш довго непроходящими є «чергові» бляшки, що знаходяться на розгинальних поверхнях. Іноді спостерігаються висипання на складках шкіри (пахово-стегнових, пахвових, в місці під молочними залозами), вони можуть бути ізольованими. В згаданих зонах відсутній лущення, що пов\’язано з підвищеною вологістю, тому вогнища запалення нагадують інфекційну попрілість, як стрептококову або кандидозную. Нерідко в процесі гострого прогресуючого перебігу псоріазу при відсутності дозволу утворюється повна поразка великих ділянок шкіри людини – цей псоріаз носить назву дифузного. Якщо ж висипання мають місце на всьому шкірному покриві, то це універсальний псоріаз. Дуже рідко псоріатичні вогнища локалізуються на обмежених частинах шкіри (вушні раковини, статевий член) лінійно, несиметрично, на певній половині тіла. Часто псоріатичні елементи формуються слизових ротової порожнини, картина ураження залежить від форми захворювання. У дітей висипання зазвичай зустрічаються в типових для псоріазу місцях. Постановка діагнозу при псоріазі не є складною, основним і характерною ознакою є зміни зовнішнього вигляду шкіри. Специфічних тільки для псоріазу показників не виявлено. У прогресуючу фазу спостерігається високий лейкоцитоз, підвищення ШОЕ, збільшення білків гострої фази, позитивна реакція на визначення ревматоїдного фактора та ін. В патогенезі псоріазу мають місце імунні порушення. Вогнищевим ураженням шкіри супроводжує приплив активованих Т-лімфоцитів. Макрофаги в комплексі з активованими клітинами епідермісу ектодермального походження Іл-1 впливають на Т-клітини, стимулюючи їх до продукування Іл-2 який сприяє проліферації Т-лімфоцитів. Збільшення кількості клітин епідермісу призводить до активації Т-хелперів. У зв\’язку з міграцією великої кількості лімфоцитів з периферичної крові в шкірні покриви (диадез) спостерігається утворення інфільтрату в дермі, що супроводжується межсосочковым акантозом (гіперпігментація складок), відсутністю зернистого шару, патологічно збільшеною пропускною здатністю і крихкістю судин і капілярів шкіри в місцях висипань (симптом Аушпицца), паракератозом. Форми псоріазу Крім класичної форми псоріазу зустрічаються нетипові види: 1) ексудативний; 2) роздратований; 3) плямистий; 4) себорейний; 5) застарілий і 6) интертригинозный. Ексудативний псоріаз

Він обумовлений величезним кількістю інфільтрату в гострому періоді хвороби. Характерно нашарування жовтувато-сіруватих лускатих кірочок на поверхню висипань, поява пухирів, висипання типу екземи на гомілках. Ще цю форму псоріазу ще називають рупиоидной, за схожість конгломерату, утвореного наслоившимися один на одного чешуйко-корочками, з устричної раковини. Рупиоидную форму псоріазу потрібно відрізняти від сифілітичних і піококковая рупій. Псоріатичний осередок має резкиеграницы, освіта чешуйко-кірок спостерігається на інфільтраті, після зняття кірок оголюється волога червоно-сизувата, а не гнійна поверхню. Сифілітичні ж рупії, як правило, нечисленні. З щільним інфільтратом, оточуючим нашарування кірок, глибоким проникненням запального процесу в тканині, а також з позитивними серологічними реакціями на сифіліс. Роздратований псоріаз Розвивається в результаті дії на шкірні покриви хворих в прогресуючій стадії псоріазу тиску, сонячного випромінювання, дратівливих мазей, ін\’єкцій та інших подразників, може виникати і внаслідок неправильного лікування. В процесі бляшки темніють до вишнево-червоного кольору, стають більш опуклими, з утворенням широкого гиперемического пояси, мастильного чіткість кордонів за рахунок злиття окремих елементів в повне дифузне ураження величезних ділянок шкіри, нерідко переходять у еритродермію. Плямистий або «жіночий» псоріаз Для цієї форми характерні эритроматозные плями з маловыраженной інфільтрацією або без неї, з рясним лущенням і присутністю псоріатичної патогномической тріади. Другу назву отримав за те, що найчастіше цим псоріаз хворіють молоді жінки. Себорейний псоріаз Зустрічається у хворих себореєю. При ураженні виникає картина себорейної екземи, завдяки тому, що псоріатичні лусочки просочуючись шкірним салом злипаються. Висипання спостерігаються в лопаткової і подлопаточных областях,на грудей. Любить «відзначатися» даний вид псоріазу на голові: на потиличній частині, в складках під носом, за вушними раковинами. 3астарелый псоріаз Для цієї форми характерна довготривале збереження ділянок з папулами, добре виражена інфільтрація, чіткі межі. У зв\’язку з тривалим перебігом осередки набувають буруватий відтінок, папули гіпертрофуються, утворюючи ділянки гіперкератозу і бородавчастих розростань. Интертригинозный псоріаз Локалізується в атипових для псоріазу місцях — у великих складках шкіри. Частіше спостерігається у неохайних хворих і людей, які страждають ожирінням, діабетом, вегетосудинною дистонією. У даної форми псоріазу в пахвових западинах, пахових, міжпальцевих і міжсідничної складки і під молочними залозами утворюються набряклі вогнища, постійно зволожені, з роговим шаром, що відшаровується по краях. Интертригинозный псоріаз, можливо, сплутати з кандидозом, мікозами епідермофітія. Перебіг хвороби у псоріазу менш гостре, не відзначається чітко вираженою облямівки уражених ділянок, самі осередки мають бліде забарвлення. Крім атипових форм мають місце більш важкі різновиди псоріазу такі як, псоріатична еритродермія, пустульозний, артропатичний псоріаз, псоріаз слизових оболонок і нігтів. Псоріатична еритродермія При ній збільшується температура тіла, відзначається свербіж запаленої поверхні, розвиваються червоні висипання (эритримы), здатні уражати всю поверхню тіла. Зазвичай це спровоковано поруч подразників: аутоінтоксикації, гарячі ванни і пр. Псоріатичні елементи невиразні. Шкіра відлущується тонкими пластинчатами лусочками. Може спостерігатися випадіння волосся відшарування нігтів. Еритродермія триває протягом декількох тижнів, після цього відновлюється картина звичайного псоріазу. Часто хвороба носить сезонний характер, загострюючись в осінньо-зимовий або літньо-весняний періоди. Це важливо знати для призначення раціонального лікування. Артропатичний псоріаз Даний вид псоріазу частіше виявляється у людей хворих пустулезным і ексудативний псоріаз, псоріатичній эритродермией. Вкрай рідко ураження суглобів виникають задовго до висипань на шкірі або одночасно з ними. Для артропатичного псоріазу симптоматичні припухлість суглобів, погіршення їх функціональних можливостей, артралгії, при тривалому перебігу захворювання деформації, анкілози. Найбільш схильні до поразки суглоби кистей і стоп. Нерідко відзначаються одночасні загострення процесу на шкірі і в суглобах. При рентгенологічному обстеженні виявляють зменшення суглобової щілини, локальну деструкцію процесу, остеопороз, нерухомість дрібних суглобів. Рідше зустрічається пустульозний псоріаз Протікає важче звичайного, з нападами. Може розвинутися на тлі звичайного псоріазу, але частіше має місце з початку розвитку пустульозний процес. Клінічно відзначається підвищення температури, слабкість, сонливість і утворення величезної кількості дрібних пустул (гнійників, не мають флори), що покривають все тіло хворого. Розвиток пустульозної форми хвороби зумовлюють нейроінфекції, надмірна інсоляція, стресові ситуації, різке припинення прийому кортикостероїдів і т. п. Псоріаз нігтів У всіх хворих псоріаз уражаються нігтьові пластинки, але ступінь вираженості ураження різна. Відомі дві форми перебігу хвороби нігтів: точкова і дифузна. Якщо має місце точкове поразку, псоріаз носить назву наперстковидного за схожість нігтьової пластини з наперстком, внаслідок утворення в нігтьових пластинках маленьких точкових вдавлення різної глибини. Дифузне ж зміна відрізняється значним поліморфізмом і різним ступенем вираженості. Такі зміни, як сіруватий відтінок пластинки, легка поздовжня смугастість, спостерігаються практично у всіх хворих на псоріаз. При сильних деформаціях нігтьових пластинок дифузної форми ураження розрізняють атрофічну форму, гіпертрофічну і псоріатичну онихию у синдромі подногтевых геморагій. Атрофічна ониходистрофия, або псоріатичний оніхолізисом. При ньому нігтьова пластинка, истончаясь, відшаровується від нігтьового ложа або ж поступово розщеплюючись, зникає. Витончення платівки та її розщеплення зазвичай формується з вільного краю нігтя, зрідка воно може починатися і з боків. Ониходистрофия гіпертрофічного типу має різні симптоматичні прояви. Може змінюватися форма, колір, і навіть консистенція нігтьової пластинки. Часто спостерігається її потовщення із зміною форми і кольору від сірувато-жовтого до брудно-сірого. Нігтьова пластинка стає тьмяною, горбистою, нерівною. Подальший розвиток процесу, як правило, посилює інфільтрацію, і нігтьова пластинка продовжує товщати і деформуватися. Цей процес отримав назву онихогрифоз, завдяки схожості нігтьової пластинки з кігтем хижої птиці. Спостерігається онихогрифоз переважно в області стоп. Іноді трапляється руйнування нігтьової пластинки. Ніготь поступово стає шаруватим, кришаться, з плином часу відторгається, залишаючи невеликі изрыхленные рогові нашарування у лунки. У 1964 році радянським дерматовенерологом А. М. Ариевичем була описана псоріатична онихия за типом подногтевых крововиливів. Він виділив два типи кровотеч при псоріазі. Кров\’яні плями першого типу формуються завдяки розширеним капілярах сосочків нігтьового ложа. Плями просвічуються через нігтьову пластинку і зникають при тиску. Другий тип подногтевыхкровоизлияний представлений точковими або полосовидными крововыделениями, які придбавають геморагічну жовто-буре або чорне забарвлення. Сліди полосовидных крововиливів можуть залишати на зовнішньої частини нігтьової пластинки ніби сліди «скалок». Завжди ураження нігтьових пластинок супроводжують набряки, інфільтрацією, застійно-гіперемовані поразки навколонігтьової валика. Задня частина нігтьової шкірки збуджена, з рясним характерним лущенням, що є відмінною рисою псоріазу від оніхомікозів і кандидозу. Псоріатична пароніхія часто супроводжується серозним або гнійним виділяються з-під заднього нігтьового валика, що також носить диференційно-діагностична ознака, що сприяє відрізнити псоріаз від ураження грибкового типу. Псоріаз слизових оболонок Характерно поява псоріатичних висипань в області слизових рота, очей, статевих органів. Дані висипання часто з\’являються синхронно з проявами псоріазу на шкірному покриві. Є різні форми цього псоріазу. Вульгарний псоріаз вражає слизові оболонки щік, червону облямівку губ і язика. Запальні вогнища різної форми, злегка виступали над навколишньою слизовою оболонкою, з різкими межами. Навколо вогнища має місце набряковий «бордюр». У хворих ексудативним або поширеним псоріазом в гострій стадії спостерігаються висипання в районі червоної облямівки губ. Зазвичай уражена нижня губа, але можуть зустрічатися висипання на обох губ або тільки на верхній. Рідко, хворими відмічається печіння. Спостерігається лентовидное запалення від одного краю рота до іншого, різко виражена інфільтрація і гипертерминация по лінії змикання губ (зона Клейена). В області статевих органів папули і бляшки частіше розташовуються на голівці статевого члена і на частини крайньої плоті у чоловіків, і на малих статевих губах — у жінок. Характерні різкі кордону папул, хронічний перебіг, наявність білувато-сірих лусочок, що відшаровуються при скоблении. Ці симптоми псоріазу допомагають не плутати його з вульвітов або биланопоститом. У людей з діагнозом \”пустульозний псоріаз\” найчастіше уражаються слизові оболонки ротової порожнини. Висипання на слизових відрізняються пустулезным характером — виражена набряклість, наявність гнійників, розвиток ерозивно-виразкових елементів. Лікування Для лікування хвороби псоріаз застосовується велика кількість різноманітних препаратів, що діють на мультифакторіальні патогенетичні механізми утворення дерматозу. Але жодні ліки не рятує від хвороби повністю. Лікування проводиться з урахуванням сезонності, стадії процесу, клінічної різновиди захворювання. Раніше для лікування псоріазу застосовувалися різні засоби: внутрішньошкірні ін\’єкції молока, сірки, препарати «антипсориатикум», рідина Фовлера, опромінення рентгенівськими променями. Варто відзначити величезну кількість побічних впливів, зменшили популярність даних методів. Лікарські засоби загального впливу, його внутрішнього середовища (гомеостаз), нервово-гормональні і імунологічні механізми. Спектр засобів патогенетичної терапії широкий, тому перед початком лікування хворого слід якісно обстежити. В обстеження входить вивчення історії хвороби, перевірка загального стану хворого, пальпація внутрішніх органів, вивчення нервово-ендокринної системи, визначення імунологічної активності організму, виявлення місць вогнищ інфекції. В процесі вибору ліки уточнюється його переносимість, ефективність терапії використовується раніше, тривалість часу без хвороби і причину нового рецидиву. Так як перебіг хвороби проявляється явно видимої симптоматикою, то психологічно хворі менш схильні до самолікування, часом противодействующему призначень лікаря. Це визначає позитивну динаміку в лікувальній терапії. Розроблено індекс тяжкості ураження псоріазу (PASI). Використовується для визначення активності і тяжкості псоріатичного процесу. PASI поєднує оцінку ступеня вираженості симптоматики поразок (почервоніння, набряку, почервоніння, потовщення шкіри, гіперемії) з оцінкою площі ураження. Індексується все це простий лінійної шкалою від 0 (немає шкірних проявів) до 72 (максимальні шкірні прояви псоріазу). Систему PASI досить трудомістко використовувати в повсякденній клінічній практиці. Тому розробляється безліч методик для створення більш спрощеною шкали PASI, для використання її як у клінічній практиці, так і для самоконтролю станів хворими на дому. В даний час як і раніше використовують препарати таких іонів як натрій, калій і магній, що стимулюють кору наднирників, приводячи в норму тканинний обмін. Тіосульфат натрію має ще яскраве протизапальну і гипосенсибилизирующее дію, яке містить незамінні амінокислоти і флавоноїди. Препарати на основі кальцію нормалізують активність 3\’,5\’-cAMP-синтетази, знижують проникність капілярів. Сульфат магнію веде до нормалізації мітотичного поділу кератиноцитів, активації цАМФ шляхом стимуляції аденилатциклазной системи. Для лікування псоріазу використовуються вітамінні препарати і їх коферменти. Механізми їх впливу на організм вкрай різноманітні. Особливою перевагою користуються наступні вітаміни: В1(тіамін), В6 (піридоксин), В2 (рибофлавін), В12 (ціанокобаламін), фолієва кислота, вітамін Е, ретинол (вітамін А). Перевагою вітамінів і коферментів служить незначна кількість побічних ефектів. Часто використовують вітамінні препарати у поєднанні з кальцієвої терапією. Рекомендовані поєднання даного лікування з безвуглеводної, розвантажувальної дієтами, загальними тепловими (36-37 °C) ваннами через день, видаленням (за показаннями) мигдаликів, можливе призначення психотропних препаратів. Існує безліч розроблених і розроблюваних методів дезонтоксикации типу внепочечного очищення крові, гемосорбції, плазмаферезу, гемофільтрації, перераховані прцедуры особливо необхідні в прогресивному процесі. У хворих на псоріаз поступово розвивається надлишок патологічних циркулюючих імунних комплексів, пригнічення, блокування захисних і регуляторних фізіологічних систем, порушення шлунково-кишкової системи. Раніше перелічені фактори утворюють синдром ендогенної інтоксикації. Активно застосовується метод плазмаферезу, що в процесі терапії яскраво виражений терапевтичний ефект.
У стаціонарній стадії використовується гіпертермічна терапія, заснована на ін\’єкціях пірогенал або продігіозана. При неефективності лікування, застосовують цитостатичні препарати з групи антиметаболітів, особливо метотрексат. Цитостатична дія надає також PUVA-терапія або фотохіміотерапія: довгохвильове опромінення шкіри ультрафіолетом (УФ) високої енергії, яке проводиться після прийому фотосенсибилизирующих препаратів (пувалена, псоралена та ін) При виборі зовнішніх засобів необхідно враховувати стадію і форму захворювання. У прогресуючу стадію допускається тільки легке змазування ураженої ділянки шкірного покриву слабкою отшелушивающей (саліцилова) або кортикостероїдної маззю. Волосисту частину голови обробляють 2% ртутно-саліцилової маззю. В стаціонарну та регресивну стадію потрібно призначати дозволяють кошти, особливо дьоготь, із збільшенням концентрації (від 2 до 10%). Починають терапію з паст, поступово переходячи на мазі. Для збільшення ефективності дії останніх покроково змінюють спосіб впливу: змазування, потім закладання під пов\’язку, далі компрес, і, нарешті, втирання. Рекомендовано прийняття дегтярній ванни. Хворим на псоріаз в будь-якій стадії, крім прогресуючої корисно курортне лікування: сонячні, морські та сірчані ванни. Слід пам\’ятати, що при літній формі псоріазу прийняття сонячних ванн протипоказано. Для лікування зимової форми псоріазу слід використовувати ультрафіолетове опромінення. Лікування будь-якого супутнього захворювання антибіотиками пеніцилінового або стрептомицинового ряду може призвести до загострення перебігу хвороби псоріаз, зокрема псоріатичного артриту.
